糖尿病網膜症とは
糖尿病網膜症が進行するとどのようになるのでしょうか?
血管が詰まって栄養が足りなくなった網膜からさまざまな悪い因子が放出されて、網膜症をどんどん悪化させてしまいます。特にVEGFという物質が放出され眼内に溜まってくると、新生血管という悪い血管を生成したり、網膜血管の壁が弱くなり水が漏れやすくなり、眼科的治療が必要になります。
どんな治療を行うのでしょうか?
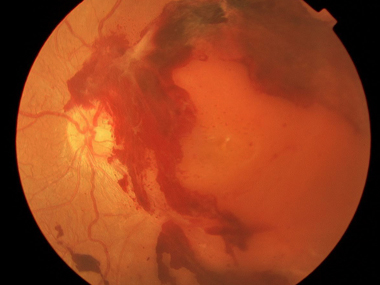
まずは、糖尿病の治療がいちばん大事ですが、眼科で定期的に眼底検査をして糖尿病網膜症の進行の経過を観察する必要があります。症状が進行し増殖糖尿病網膜症になると新生血管が生え、出血を起こしたり、増殖膜という悪い膜を形成しそれが原因で網膜が引っ張りあげられ剥がれしまう網膜剥離が起こる可能性があります(写真参照)。 増殖膜を抑えるためにレーザー治療を行いますが、牽引性の網膜剥離になってしまった場合は、硝子体手術による治療が必要になります。
糖尿病網膜症の治療について
レーザー凝固
糖尿病網膜症では網膜の毛細血管が詰まり、網膜の血流の悪い部位(虚血)が出現し、網膜の酸素不足が生じます。酸素不足を改善しようとして新しい血管(新生血管)が生え、その新生血管から眼内に出血したり、増殖膜が生じて網膜剥離などを合併することになります。光凝固とは、眼の奥にある、カメラでいうとフィルムの役目をしている網膜という組織にレーザーを照射する治療です。眼底にある病気の部分にレーザー凝固をし、進行を止めるのが目的です。
ほとんどすべての網膜に、数回に分けてレーザーを照射する場合(汎網膜光凝固)と、一部分の網膜にのみ照射すること(局所光凝固)とがあります。治療目的は、新生血管および増殖を抑制することです。中心部(黄斑)以外の、血流の悪い部分(中間及び周辺網膜全体またはその一部)にレーザーを照射し、網膜を凝固します。つまり、酸素不足に陥った網膜を間引くことで、眼内の酸素の需要が減少し、黄斑部(網膜の中心部分)などの、大切な箇所への酸素不足を改善し、さらに増殖性変化も抑制することができるわけです。
従ってこの治療法は、網膜症の鎮静化および失明予防であり、視力の改善ではありません。むしろ、光凝固を行っている期間に、黄斑部の浮腫(むくみ)の出現や出血により視力低下をきたすこともあります。また、それ以外にもレーザー治療をすると、明るさの感度が鈍り、薄暗いところは見えにくくなる(鳥目)といったことが起こりえます。夕方などは、部屋の電気を明るくするなど、生活上の工夫も大切です。また、レーザー治療を受けている最中は、いわば目の奥に”やけど”を作っているわけですから、目の奥の痛みや頭痛を感じることがこれまでしばしばありましたが、当院では最新のスキャニング方式のパターンレーザーを用いるので、レーザー中の痛みを大幅に軽減でき、治療時間がかなり短縮されます。
硝子体手術
糖尿病網膜症が進行すると、眼内に出血したり(硝子体出血)、網膜に増殖膜が張り、さらに網膜剥離がおきて視力が極端に低下します。このため視力低下の防止や、視力回復を目的に硝子体手術を行います。また糖尿病の患者さんでは、白内障を合併していることが多いため、白内障の手術を同時に行います。
-
硝子体手術では、眼球に3つの小さな穴をあけ、眼球内部を光で照らしながら、出血や目の中の濁りを吸引除去し、網膜上の増殖膜を取り除きます。
-
網膜剥離がある場合や、網膜に穴が開いている場合には、目の中を空気やガスで置き換え、網膜を復位させ、網膜をレーザー照射で凝固します。術後は気体のふくらむ力を利用し、網膜をしっかり接着させるために、数日~2週間程度、うつ伏せ姿勢をして頂きます。
症例写真と当院の手術成績
▼ 当院では日帰り手術で増殖糖尿病網膜症の手術治療を積極的に行っております
当院の2015年の増殖糖尿病網膜症に起因する硝子体出血や牽引性網膜剥離などの眼合併症に対する世界最小の切開創である27ゲージ小切開硝子体手術の治療成績を第409回大阪眼科集談会(2015年12月12日、ブリーゼホール)で発表しました。連続する24名28眼の症例の約9割が他施設からの紹介患者であり、当院での手術成績は、再出血のために眼内洗浄が必要だった2眼を除き、26眼(93%)は初回手術で病態の活動性が鎮静化しました。再手術例の2眼を含めて全例とも27ゲージシステムで手術を完遂し、創口はすべて無縫合で自己閉鎖しました。平均手術時間は54分、術後平均観察期間は8.9か月、最終観察時の視力(LogMAR)が術前より3段階以上改善した症例は25眼(89%)、不変が3眼(11%)でした。これは従来の入院での手術成績の報告と比較して、ほぼ同等の治療成績が得られました。増殖糖尿病網膜症に起因する硝子体出血などの眼合併症に対する27ゲージシステムによる日帰り手術の治療は、適正に症例を選択すれば、入院の時間的、経済的負担を減らせる「より低侵襲な治療選択肢」となり得ることがエビデンスとして証明できました。
参考文献:
1. Oshima Y, Shima C, Wakabayashi T, Kusaka S, Shiraga F, Ohji M, Tano Y. Microincision vitrectomy surgery and intravitreal bevacizumab as a surgical adjunct to treat diabetic traction retinal detachment. Ophthalmology 2009;116:927-938.
2. Oshima Y, Wakabayashi T, Sato T, Ohji M, Tano Y. A 27-gauge instrument system for transconjunctival sutureless microincision vitrectomy surgery. Ophthalmology 2010;117:93-102.
糖尿病網膜症による牽引性網膜剥離は硝子体手術で治療します
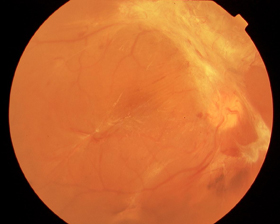
(術前の眼底写真)
増殖膜による牽引性網膜剥離、
視力(0.2)です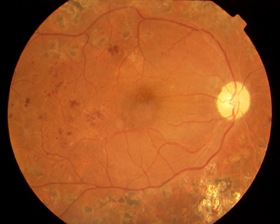
(術後の眼底写真)
硝子体手術によって増殖膜が取り除かれて、
網膜は復位し、視力(0.7)に改善しました
糖尿病黄斑浮腫の治療
糖尿病では血液中の糖分により毛細血管が傷んでいきます。網膜の毛細血管が傷害されて血液中の水分や脂肪が漏れ出し、物を見る中心部の黄斑部にむくみが生じた状態を黄斑浮腫と言います。黄斑部は視力にきわめて重要な場所ですから、黄斑浮腫が長期間続くと視力が大きく低下し、しばしば回復が困難になります。病気の本態が毛細血管の障害にあるため、根本的な治療は困難ですが、視力の低下を最小限に抑えるために以下のような治療を行っています。一般的には、先ずはステロイド剤や抗VEGF中和抗体の眼内注射を試み、その際にレーザー治療を併用する場合も少なくありません。しかし、いずれも長期的な効果が得られない場合には、硝子体手術を検討します。
レーザー凝固
網膜における毛細血管から水分が滲み出している毛細血管瘤がはっきりしている場合には、その部分を単独レーザーで凝固します。視力への影響を最小限にするためにレーザーは可能な限り弱く当てますので、痛みを感じることはほとんどありません。糖尿病黄斑浮腫が広い範囲に及んで、レーザー凝固が無効な場合には、他の治療法を検討します。また、毛細血管瘤がはっきりしない(どこから滲み出しているかわからず全体に漏れている)びまん性浮腫に対しては、以下の薬物投与か、硝子体手術を選択する場合が多いです。
ステロイド(マキュエイド)眼球内注射
ステロイド(副腎皮質ホルモン)には、血管からの液体成分の滲み出しを減らし、黄斑の浮腫を減らす効果があることが知られています。しかし、ステロイドは糖尿病を悪化させるため、全身投与(内服あるいは静脈注射)はできません。そこで黄斑だけに効果を集中させるために、作用が長期間続くステロイド剤を眼球に直接注射します(テノン嚢下注射もしくは硝子体内注射)。
ステロイドには眼圧を上昇させる作用があるため、5%程度の患者さんで眼圧上昇し、点眼による治療が必要になりますが、眼圧を下げるために手術が必要になるのは0.5%以下の頻度です。その他に、4%の患者さんで白内障の進行が、0.5%以下の患者さんで細菌の感染が生じると報告されています。1回の注射の効果は数ヶ月が限界であり、黄斑浮腫が再発すれば注射を繰返す必要があります。
抗VEGF中和抗体(ルセンティス・アイリーア)硝子体内注射
眼の中にVEGF(血管内皮細胞成長因子)などの物質がたまることが糖尿病黄斑浮腫の原因であることがわかっており、その活動性を失わせる抗体を眼球内に注射します。治療のために入院の必要はありませんが、目の状態や全身の状態(血圧の変動やごく稀に血栓が生じることもあるという報告があります)をチェックするため、治療後の翌日も引き続き外来を受診することが望ましいです。
硝子体手術
眼球内は、硝子体と呼ばれる透明なドロッとしたゲル状の物質で満たされています。この硝子体を取り除くことにより、黄斑部を眼球の内側に向けて引っ張る力を解除したり、VEGFなどの毛細血管の透過性を亢進させる物質を除去したり、あるいは網膜への酸素の供給を増やしたりすることが期待されます。硝子体手術により約半数以上の患者さんで黄斑浮腫は徐々に消失し、視力がその後ゆっくりと半年から1年をかけて改善がみられます。大多数の症例では白内障手術を同時に行いますので、これによる視力改善も期待されます。日帰り手術の形式による手術治療が可能です。
糖尿病黄斑浮腫の治療に際しては、絶対確実な方法は未だに確立していません。そこで病気の状態や患者さんのご希望を総合的に判断し、視力を守るために最良の方法を選択していきますので、ご不明な点があれば遠慮なく院長に直接ご相談ください。
ページトップへ















